Glaucoma
GLAUCOMA
El glaucoma se define como una neuropatía óptica crónica y progresiva caracterizada por la pérdida de células ganglionares de la retina y daño en la cabeza del nervio óptico, lo que conduce a adelgazamiento de la capa de fibras nerviosas retinianas y defectos en el campo visual. Aunque históricamente se consideraba la Presión Intraocular (PIO) elevada como parte esencial de la definición, actualmente se reconoce que muchos pacientes con glaucoma de ángulo abierto primario pueden tener PIO normal, y no todos los individuos con PIO elevada desarrollan glaucoma.

El daño estructural típico incluye atrofia adquirida del nervio óptico y pérdida de la capa de fibras nerviosas retinianas, observable mediante técnicas como la Tomografía de Coherencia Óptica (OCT) y la evaluación del campo visual. El curso natural suele ser insidioso, con pérdida gradual de la visión periférica y, en etapas avanzadas, de la visión central, pudiendo progresar a ceguera irreversible si no se trata.
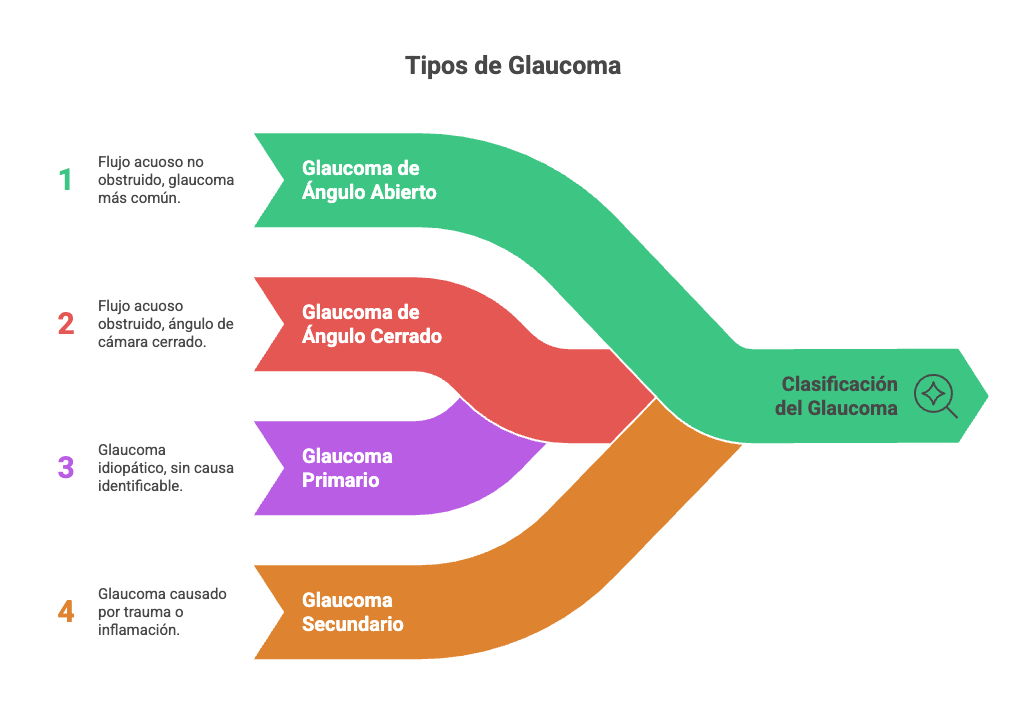
El glaucoma se clasifica en dos grandes grupos según la configuración del ángulo de la cámara anterior: glaucoma de ángulo abierto (el más frecuente) y glaucoma de ángulo cerrado, en el que el flujo de humor acuoso está obstruido. Además, puede ser primario (idiopático) o secundario (por causas identificables como trauma o inflamación).
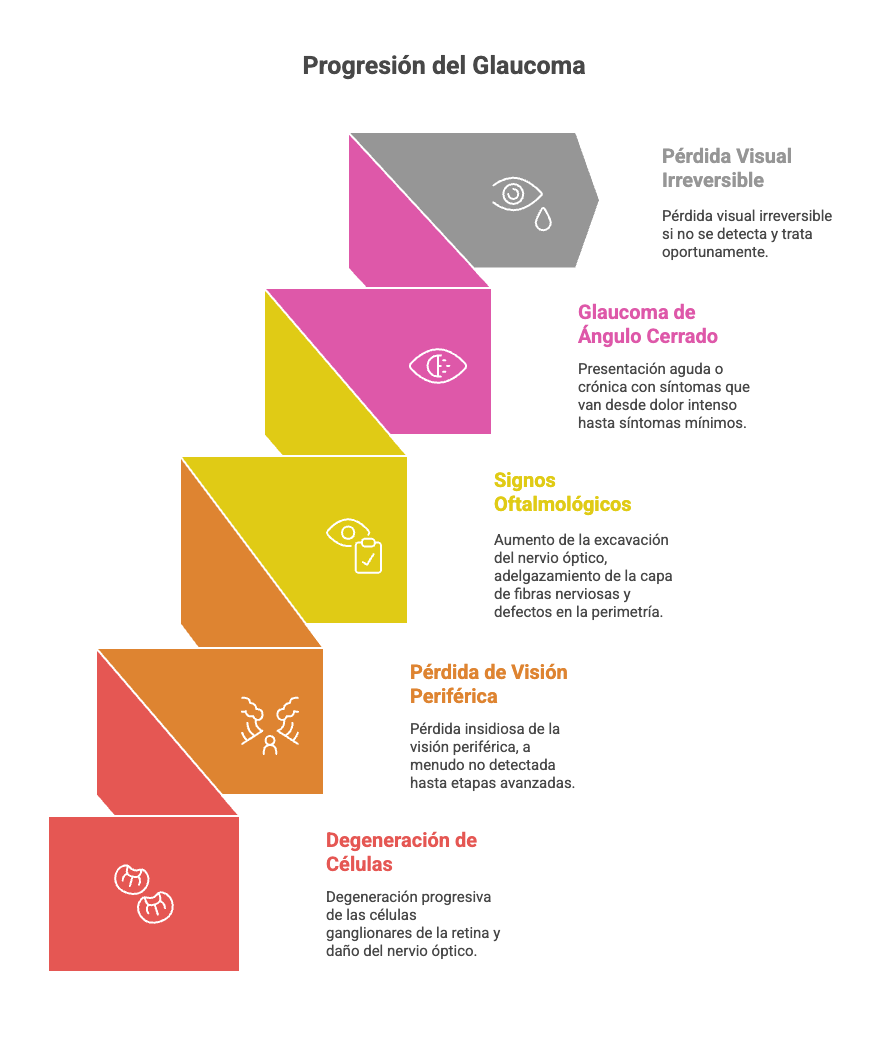
El glaucoma, se caracteriza por una progresiva degeneración de las células ganglionares de la retina y daño del nervio óptico, lo que puede llevar a pérdida visual irreversible si no se detecta y trata oportunamente. En el Glaucoma Primario de Ángulo Abierto (GPAA), la forma más común, la mayoría de los pacientes permanecen asintomáticos en etapas iniciales. La pérdida de campo visual periférico es el síntoma cardinal, pero suele ser insidiosa y no percibida hasta fases avanzadas, cuando puede afectar la visión central y la calidad de vida.
En el examen oftalmológico, los signos incluyen aumento de la excavación del nervio óptico (relación copa/disco ≥ 0,3), adelgazamiento de la capa de fibras nerviosas de la retina (medido por OCT), y defectos reproducibles en la perimetría automatizada. La presión intraocular (PIO) puede estar elevada, pero hasta el 40% de los pacientes con GPAA pueden tener PIO dentro de rangos normales.
En el glaucoma de ángulo cerrado, la presentación puede ser aguda o crónica. En la forma aguda, se observan síntomas como dolor ocular intenso, disminución súbita de la visión, halos alrededor de las luces, cefalea, náuseas y vómitos; este cuadro constituye una urgencia oftalmológica. En la forma crónica, los síntomas suelen ser mínimos o ausentes, similar al GPAA.
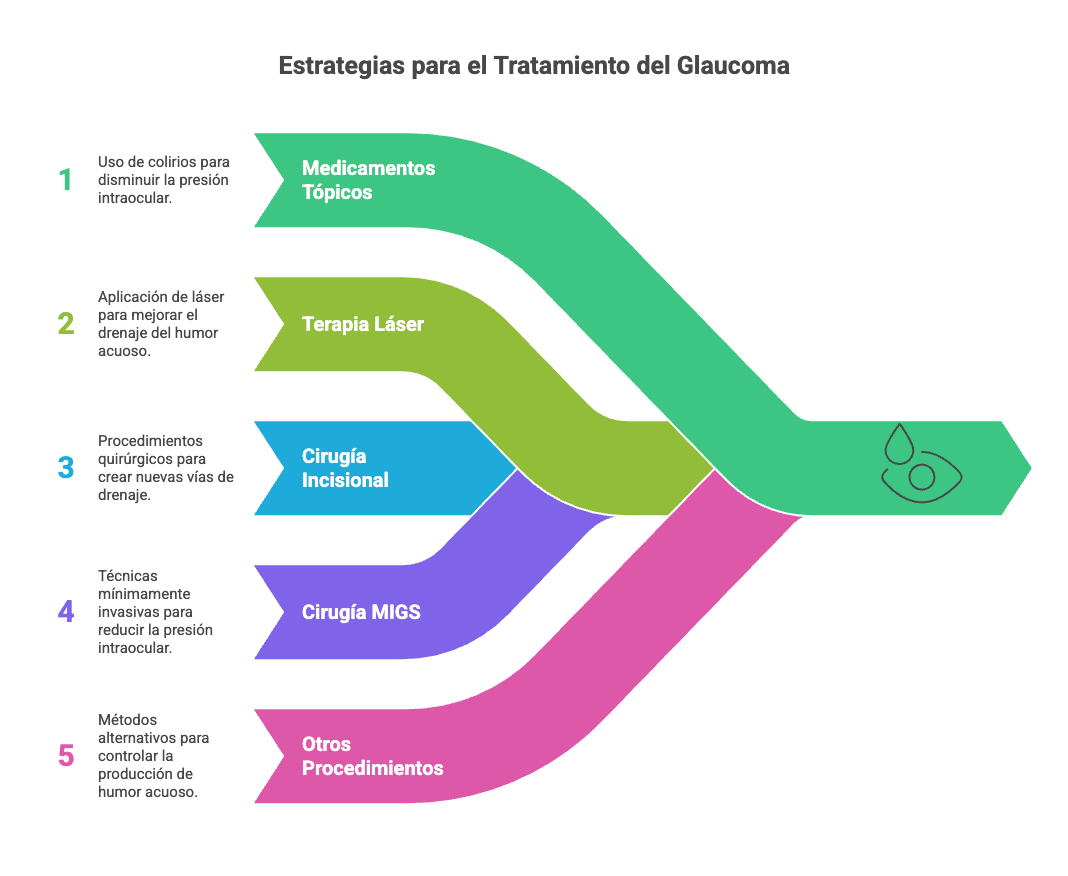
El tratamiento del glaucoma se clasifica en no quirúrgico y quirúrgico, con el objetivo principal de reducir la presión intraocular (PIO) para prevenir la progresión del daño al nervio óptico.
Tratamientos no quirúrgicos:
- Medicamentos tópicos: Son la primera línea de tratamiento en la mayoría de los casos. Incluyen análogos de prostaglandinas (los más utilizados por su eficacia y tolerabilidad), betabloqueadores, inhibidores de la anhidrasa carbónica (tópicos y orales), agonistas alfa-2, parasimpaticomiméticos y, más recientemente, inhibidores de la Rho quinasa (como netarsudil, aprobado por la FDA en EE. UU.) y latanoprostene bunod. La selección depende del perfil de efectos adversos, comorbilidades y adherencia del paciente.
- Terapia láser: La trabeculoplastia láser selectiva (SLT) es una alternativa de primera línea en el glaucoma de ángulo abierto, con eficacia comparable a los medicamentos y un perfil de seguridad favorable. El ensayo LiGHT demostró que la SLT puede mantener el control de la PIO sin necesidad de medicación adicional en aproximadamente el 75% de los pacientes a tres años, con menor incidencia de efectos adversos relacionados con fármacos y mejor costo-efectividad.
Tratamientos quirúrgicos:
- Cirugía incisional convencional: Incluye la trabeculectomía y los dispositivos de drenaje (tubos). Estas técnicas crean una nueva vía de salida para el humor acuoso y son las más eficaces para reducir la PIO, pero se reservan para casos avanzados o refractarios por su mayor riesgo de complicaciones (sangrado, infección, hipotonía, etc.).
- Cirugía mínimamente invasiva de glaucoma (MIGS): Indicada principalmente en glaucoma leve a moderado, incluye dispositivos como iStent, Hydrus Microstent, Kahook Dual Blade, OMNI, Preserflo Microshunt y Xen Gel Stent. Estas técnicas tienen un perfil de seguridad superior al de la cirugía convencional, aunque con menor reducción de la PIO. Los dispositivos iStent y Hydrus han demostrado en ensayos controlados aleatorizados una reducción adicional de la PIO y menor necesidad de colirios, especialmente cuando se combinan con cirugía de catarata.
Otros procedimientos: La ciclofotocoagulación (tradicional o endoscópica) se reserva para ojos con mal pronóstico visual o con cirugías previas fallidas, ya que destruye el cuerpo ciliar para reducir la producción de humor acuoso. La elección del tratamiento depende del tipo y severidad del glaucoma, la respuesta previa a terapias, el perfil de riesgo del paciente y la disponibilidad de recursos.
REFERENCIAS
- Gedde SJ, Vinod K, Wright MM, et al. Ophthalmology. 2021;128(1):P71-P150. doi:10.1016/j.ophtha.2020.10.022.Jayaram, H., Kolko, M., Friedman, D. S., & Gazzard, G. (2023). Glaucoma: now and beyond. The Lancet, 402(10414), 1788-1801. https://doi.org/10.1016/s0140-6736(23)01289-8.
- Mangione, C. M., Barry, M. J., Nicholson, W. K., Cabana, M., Chelmow, D., Coker, T. R., Davis, E. M., Donahue, K. E., Epling, J. W., Jaén, C. R., Krist, A. H., Kubik, M., Li, L., Ogedegbe, G., Pbert, L., Ruiz, J. M., Simon, M. A., Stevermer, J., & Wong, J. B. (2022). Screening for Primary Open-Angle Glaucoma. JAMA, 327(20), 1992. https://doi.org/10.1001/jama.2022.7013.
- Thomas C. Michels MD MPH, Oana Ivan PA-C. American Academy of Family Physicians (2023).
- Vianna, J. R., Quach, J., Baek, S., Quigley, H. A., & Chauhan, B. C. (2025). Crowd-Sourced Glaucoma Study. Definition of Glaucoma for Research by a Large Group of Global Expert Evaluators. American Journal Of Ophthalmology, 280, 283-297. https://doi.org/10.1016/j.ajo.2025.08.016.
- Stein, J. D., Khawaja, A. P., & Weizer, J. S. (2021). Glaucoma in Adults—Screening, Diagnosis, and Management. JAMA, 325(2), 164. https://doi.org/10.1001/jama.2020.21899.
- Durán-Cristiano, S. C., Duque-Chica, G. L., Torres-Osorio, V., et al. (2025). Exploring molecular and clinical dimensions of glaucoma as a neurodegenerative disease. International Journal of Molecular Sciences, 26(18), 9109. https://doi.org/10.3390/ijms26189109.
- Stein, J. D., Khawaja, A. P., & Weizer, J. S. (2021). Glaucoma in adults—Screening, diagnosis, and management: A review. JAMA, 325(2), 164–174. https://doi.org/10.1001/jama.2020.21899.
- Weinreb, R. N., Aung, T., & Medeiros, F. A. (2014). The pathophysiology and treatment of glaucoma: A review. JAMA, 311(18), 1901–1911. https://doi.org/10.1001/jama.2014.319.
- American Academy of Ophthalmology. (2024). Reporting clinical endpoints in studies of minimally invasive glaucoma surgery.
- Chou, R., Selph, S., Blazina, I., et al. (2022). Screening for glaucoma in adults: Updated evidence report and systematic review for the US Preventive Services Task Force. JAMA, 327(20), 1998–2012. https://doi.org/10.1001/jama.2022.6290.
- Jayaram, H., Kolko, M., Friedman, D. S., & Gazzard, G. (2023). Glaucoma: Now and beyond. The Lancet, 402(10414), 1788–1801. https://doi.org/10.1016/S0140-6736(23)01289-8.
- Stein, J. D., Khawaja, A. P., & Weizer, J. S. (2021). Glaucoma in adults—Screening, diagnosis, and management: A review. JAMA, 325(2), 164–174. https://doi.org/10.1001/jama.2020.21899.
- Stein, J. D., Khawaja, A. P., & Weizer, J. S. (2021). Glaucoma in adults—Screening, diagnosis, and management: A review. JAMA, 325(2), 164–174. https://doi.org/10.1001/jama.2020.21899.
- Voykov, B., Prokosch, V., & Lübke, J. (2025). Minimally invasive glaucoma surgery. Deutsches Ärzteblatt International, 122(1), 23–30. https://doi.org/10.3238/arztebl.m2024.0240.
